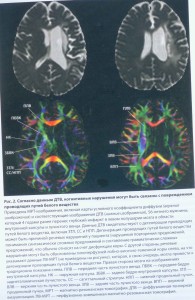
Цереброваскулярна патологія у пацієнтів похилого віку
к.м.н. нейрофізіолог Олексюк-Нехамес А.Г.
Всі люди хочуть жити довго, але ніхто не хоче бути старим.
Джонатан Свіфт. 
Сьогодні до найпоширеніших хвороб в Україні належать неврологічні захворювання, розповсюдженість яких в останні роки значно зросла.
Серед них перше місце посідають цереброваскулярні захворювання (ЦВЗ). ЕПІДЕМІОЛОГІЯ
У 2007 р. зареєстровано 117 564 особи з різними формами ЦВЗ, що на 100 тис. населення становить 8 219,3. За останні 10 років кількість хворих на ЦВЗ в нашій країні зросла вдвічі. Особливості епідеміології. Поширення цереброваскулярної патології відбулося за рахунок збільшення хронічних повільно прогресуючих форм ЦВЗ – дисциркуляторної енцефалопатії (ДЕ [16]. Згідно з епідеміологічними даними, ДЕ становлять до 67% у структурі ЦВЗ. Із них 15-20% випадків зумовлені кардіогенною патологією, 47-55% – атеросклеротичним ураженням судин мозку в поєднанні з артеріальною гіпертензією (АГ) [1]. Особливого значення розлади мозкового кровообігу набувають у пацієнтів похилого і старечого віку. В осіб цієї вікової групи залежність мозкового кровообігу від стану системної гемодинаміки стає ще більш значимою, враховуючи процеси старіння нервової, дихальної та серцево-судинної систем, що призводить до розвитку або посилення гіпоксії мозку. Сама ж по собі гіпоксія мозку лежить в основі подальшого пошкодження механізмів ауторегуляції мозкового кровообігу. Із віком зменшуються компенсаторні можливості організму до гіпоксії як із боку серцево-судинної системи, так і головного мозку, механізми яких регулюються різними біологічно активними речовинами. Встановлено, що інтенсивність вироблення мозкового фактора росту нервової тканини (ВDNF) значною мірою залежить від віку та рівня артеріального тиску (АТ), при цьому вік та підвищений АТ негативно впливають на вироблення ВDNF (Т. Jee et al., 2004). При хронічній ішемії в мозковій речовині відбуваються значні патобіохімічні та патофізіологічні зміни, які в результаті призводять до загибелі клітин головного мозку.Процеси індукції апоптозу сьогодні вважають провідними в патогенезі загибелі клітин білої речовини великих півкуль в умовах хронічної гіпоперфузії (Н. Tomimoto et al., 2003). Крім цього, описано й інші механізми апоптозу, а також форми загибелі нейронів, які характеризуються ознаками некротичної та апоптичної загибелі – апонекроз (J. Formigi et al., 2000; А. Jakovlev et al., 2004). Літературні дані свідчать, що важливим механізмом пошкодження мозкової речовини в умовах хронічної ішемії є збільшення продукції деяких цитокінів, зокрема фактора некрозу пухлини (М. Masumura et al., 2001). Особливості гемодинаміки у осіб похилого віку. Як згадувалося вище, з віком залежність кровообігу від стану системної гемодинаміки стає все більшою. В умовах патології лівого шлуночка зменшується серцевий викид, таким чином знижується рівень об’ємного кровотоку в магістральних артеріях голови. Як згадувалося вище, з віком залежність кровообігу від стану системної гемодинаміки стає все більшою. На фоні поєднаного ураження магістральних судин найбільшої клінічної значимості набуває стан внутрішньо-мозкової гемодинаміки і можливостей коллатерального кровообігу на рівні судин Вілізієвого кола. У пацієнтів з вираженою неврологічною симптоматикою нерідко виявляється порушення функціонування як передніх, так і задніх сполучних артерій, що призводить до декомпенсації, хронічної судинної мозкової недостатності в осіб похилого віку при погіршенні системної гемодинаміки [22]. Continue reading