Цереброваскулярна патологія у пацієнтів похилого віку
к.м.н. нейрофізіолог Олексюк-Нехамес А.Г.
Всі люди хочуть жити довго, але ніхто не хоче бути старим.
Джонатан Свіфт. 
Сьогодні до найпоширеніших хвороб в Україні належать неврологічні захворювання, розповсюдженість яких в останні роки значно зросла.
Серед них перше місце посідають цереброваскулярні захворювання (ЦВЗ). ЕПІДЕМІОЛОГІЯ
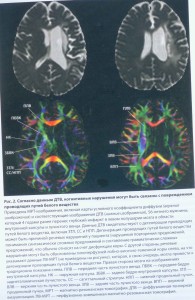
У 2007 р. зареєстровано 117 564 особи з різними формами ЦВЗ, що на 100 тис. населення становить 8 219,3. За останні 10 років кількість хворих на ЦВЗ в нашій країні зросла вдвічі. Особливості епідеміології. Поширення цереброваскулярної патології відбулося за рахунок збільшення хронічних повільно прогресуючих форм ЦВЗ – дисциркуляторної енцефалопатії (ДЕ [16]. Згідно з епідеміологічними даними, ДЕ становлять до 67% у структурі ЦВЗ. Із них 15-20% випадків зумовлені кардіогенною патологією, 47-55% – атеросклеротичним ураженням судин мозку в поєднанні з артеріальною гіпертензією (АГ) [1]. Особливого значення розлади мозкового кровообігу набувають у пацієнтів похилого і старечого віку. В осіб цієї вікової групи залежність мозкового кровообігу від стану системної гемодинаміки стає ще більш значимою, враховуючи процеси старіння нервової, дихальної та серцево-судинної систем, що призводить до розвитку або посилення гіпоксії мозку. Сама ж по собі гіпоксія мозку лежить в основі подальшого пошкодження механізмів ауторегуляції мозкового кровообігу. Із віком зменшуються компенсаторні можливості організму до гіпоксії як із боку серцево-судинної системи, так і головного мозку, механізми яких регулюються різними біологічно активними речовинами. Встановлено, що інтенсивність вироблення мозкового фактора росту нервової тканини (ВDNF) значною мірою залежить від віку та рівня артеріального тиску (АТ), при цьому вік та підвищений АТ негативно впливають на вироблення ВDNF (Т. Jee et al., 2004). При хронічній ішемії в мозковій речовині відбуваються значні патобіохімічні та патофізіологічні зміни, які в результаті призводять до загибелі клітин головного мозку.Процеси індукції апоптозу сьогодні вважають провідними в патогенезі загибелі клітин білої речовини великих півкуль в умовах хронічної гіпоперфузії (Н. Tomimoto et al., 2003). Крім цього, описано й інші механізми апоптозу, а також форми загибелі нейронів, які характеризуються ознаками некротичної та апоптичної загибелі – апонекроз (J. Formigi et al., 2000; А. Jakovlev et al., 2004). Літературні дані свідчать, що важливим механізмом пошкодження мозкової речовини в умовах хронічної ішемії є збільшення продукції деяких цитокінів, зокрема фактора некрозу пухлини (М. Masumura et al., 2001). Особливості гемодинаміки у осіб похилого віку. Як згадувалося вище, з віком залежність кровообігу від стану системної гемодинаміки стає все більшою. В умовах патології лівого шлуночка зменшується серцевий викид, таким чином знижується рівень об’ємного кровотоку в магістральних артеріях голови. Як згадувалося вище, з віком залежність кровообігу від стану системної гемодинаміки стає все більшою. На фоні поєднаного ураження магістральних судин найбільшої клінічної значимості набуває стан внутрішньо-мозкової гемодинаміки і можливостей коллатерального кровообігу на рівні судин Вілізієвого кола. У пацієнтів з вираженою неврологічною симптоматикою нерідко виявляється порушення функціонування як передніх, так і задніх сполучних артерій, що призводить до декомпенсації, хронічної судинної мозкової недостатності в осіб похилого віку при погіршенні системної гемодинаміки [22]. Патогенез ураження церебральних структур при хронічних судинних захворюваннях головного мозку та формування ДЕ полягає в поступовому зростанні комплексу патобіохімічних розладів, зумовлених зниженням рівня кисню в артеріальній крові (гіпоксемії), з одного боку, та дією інтермедіаторів недоокисленого кисню (оксидантним стресом) – з іншого. У результаті цих патологічних процесів у головному мозку виникають порушення корково-стріарних та корково-стовбурових зв’язків, які й викликають клінічні прояви ДЕ у вигляді суб’єктивної та об’єктивної симптоматики [2]. Діагноз ДЕ встановлюється за наявності основного судинного захворювання і розсіяних вогнищевих неврологічних симптомів у поєднанні із загальномозковими: головний біль, запаморочення, шум у голові, погіршення памяті, працездатності й інтелекту (О.П. Шевченко та співавт., 2001). Профілактика та лікування хворих на ДЕ включає вплив на судинні чинники ризику (корекція підвищеного АТ, профілактика гострого порушення мозкового кровообігу), відновлення мозкового кровообігу та поліпшення церебрального метаболізму. Профілактика та лікування хворих на ДЕ включає вплив на судинні чинники ризику (корекція підвищеного АТ, профілактика гострого порушення мозкового кровообігу), відновлення мозкового кровообігу та поліпшення церебрального метаболізму. Комплексна терапія ДЕ повинна базуватися на сучасній терапевтичній стратегії. Це передбачає енергокорекцію клітин, активацію захисних механізмів до оксидантного стресу, покращання мікроциркуляції і реології крові та церебральної перфузії. Основним завданням терапії ДЕ є попередження прогресування захворювання та профілактика ускладнень. До цих препаратів відносяться і ноотропні засоби, які належать до найбільш перспективних груп нейро- та психофармакологічних препаратів. За визначенням експертів Всесвітньої організації охорони здоров’я, ноотропні препарати спричиняють пряму активну дію на навчання, поліпшують пам’ять і розумову діяльність, підвищують стійкість головного мозку до агресивних впливів.Для зменшення проявів когнітивних порушень у пацієнтів із ДЕ широко застосовують препарати, що підвищують енергетичний метаболізм мозку і мають нейротрофічну та нейропротекторну дію (F. Forette еt al., 2002, S.V. Ukraintseva et al., 2004). Особи похилого віку складають основну частину пацієнтів на прийомі у лікаря загальної практики.Найчастіші скарги у осіб похилого віку на болі різної локалізації (49%), порушення слуху 45%, порушення хотьби 38%, порушення функції тазових органів 32%, подавленість 26%, порушення зору 13%, депресія 12%. Подавленість 26%. Було проведено дослідження 110 хворих (похилого віку), що страждали атеросклерозом і виявлена висока розпровсюдженість серцево-судинної патотології 24%, облітеруючий ендартеріїт і 22% поеєднання дисциркуляторної енцефалопатії і ендартеріїту, 45%. Не бажане застосування у осіб похилого віку препаратів: Велика проблема поєднаної патології у пацієнтів похилого віку – поліпрагмазія, застосування повторюваних препаратів непотрібне. Не бажане застосування у осіб похилого віку препаратів: Бензодіазепінів з тривалим періодом піввиведення; Препаратів з антихолінестеразною дією: антигістамінних, трициклічних антидепресантів, спазмолітиків; антипсихотичних засобів; протиаритмічних препаратів класу Іа, антихолінергічних протиблювотних. Регулярне застосування двох чи більше середників однієї фармакологічної групи можна розцінювати як нераціонадльне назначеня з високим ризиком побічних ефектів. Не рекомендуєтьтся назначати декілька препаратів з наступних фармакологічних груп: противиразкові засоби; препарати заліза; препаратів кальцію; препаратів калію; (цитата з доповіді Г.Р.Табеева, Ю.Є Азимова 2010) Діуретики, тіазиди, бета-блокатори; блокатори кальцієвих каналів, препарати що діють на ренин-енгіотензинову систему; серцеві глікозиди; естрогенвмісні препарати; снодійні; трициклічні антидепресанти;Три і більше психотропні засоби для одночасно прийому.Лікування людей похилого віку повинно бути патогенетично оправдане. Любе назначення повинно бути співставлене точно з діагнозом. Мета терапії покращення протікання основного захворювання ( цукровий діабет, артерільна гіпертензія, ішемічна хвороба серця), симптоматичне лікування (обезболюючі середники,). Визначення форми хронічного судинного захвлорювання.Дисциркуляторна енцефалопатія – хронічне захворювання головного мозку що проявляється прогресуючим багатовогнищевим розладом його функцій, обумовлене недостатністю мозкового кровообігу.Синонімами ДЕ – являються церебральний атеросклероз, гіпертензивна енцефалопатія, хронічна ішемія мозку, цереброваскулярна хвороба.Хронічна ішемія мозку приводить до наступних патоморфологічних змін в мозку: Мікрогліоз, Астрогліоз, Втрата мієліну, Ремоделювання капілярів, Розрядження білої речовини, Загибель клітин. Першими клінічними проявами ДЄ є порушення памяті та уваги, емоційна розлади (тривога та депресія), як правило соматизовані. В подальшому прогресуванні на зміну множинним скаргам поліморфні субєктивні скарги переходять в грубі неврологічні порушення і приводять до дезадаптації. Умовно поділяють на ІІІ ст. ДЕ. Когнітивні порушення при ДЄ дебютують з нейродинамічними розладами: сповільнення психічних процесів, зниження памяті на недавні події, і дефіцит уваги, рідко при цьому страждають первині когнітивні функції — мова, праксис, рахунок.Характерним є флюктуація когнітивного дефекту. Для судинних когнітивних порушень характерно раптове виникнення порушень в одній чи декількох когнітивних сферах, ступенеподібне прогресування, наявність багатовогнищевої симптоматики. Когнітивний дефект часто поєднується з емоційно-афективним і поведінковими порушеннями. По ходу нартостання і прогресування хвороби – судинна деменція. Для судиної деменції характерно критерії: Наявність деменції, Наявність прояву цереброваскулярного захворювання., Наявність причинного звязку між деменцією та проявами ЦВХ. Для хворих надзвичайно важливо діагносувати когнітивні порушення на додементні стадії, на етапі легких і помірних когнітивних порушень тоді ефект терапії — лікування кращий. Одним із відомих терапевтичних засобів є препарат МЕМА таблетки по 10 мг № 30 (Мемантин). Належить до групи антагоністів NMDA рецепторів. Патогенез дії Меми: Ексайтотоксичність – пусковий механізм некротичної та апоптогенної нейрональної смерті при багатьох неврологічних порушеннях, таких як інсульт, травма, глаукома, росзіяний склероз, нейродегенеративні захворювання. Патогенетичні особливості. Ексайтотоксичність може бути нейтралізована блокадою NMDA рецепторів. Фізіологічно NMDA рецептори грають роль в функціонуванні нейронів, тому клінічно ефективні лікарські засоби мають тільки зменшувати посилену рецепторну активацію. Мемантин повністю відповідає даним критеріям. Альтернативними засобом є гліатилін. Інший препарат: АЛЬМЕР 5 мг, 10 мг № 30 – донезепіл гідрохлорид Селективний зворотній Інгібітор холінестерази. Холінергічний медіаторний дефіцит можна вважати ведучою ланкою в ушкоджені механізмів забезпечення памяті при хворобі Альцгеймера (Devis et. Al 1999). Метамакс (мельдоній)Ампули 500 мг, 5 мл, капсули 250 мг №40.Універсальна метаболічна терапія.