Кореляція нейрофізіологічних характеристик тремора із вегетативними розладами.
к.мед.н. Олексюк-Нехамес Алла Григорівна
(зав.кафедрою клінічних терапевтичних дисциплін).
ВКНЗ ЛОР «Львівський інститут медсестринства та лабораторної медицини ім.А.Крупинського», кафедра клінічних терапевтичних дисциплін
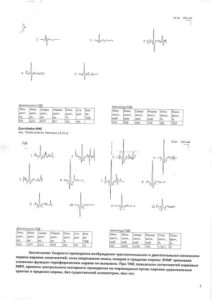
Тремор – це мимовільне тремтіння кінцівок або всього тіла. Виникає в результаті пошкодження структур нервової системи, що мають відношення до регуляції м’язового тонусу і безпідставного контролю рухів (мозочок, базальні ганглії). Найчастіше є симптомом захворювання, тобто проявляється вдруге, на тлі основної патології, проте іноді може бути єдиним проявом захворювання. Тремор – це гіперкинез, який проявляється мимовільними коливальними ритмічними рухами частини (кінцівок, голови) або всього тіла в результаті постійного повторення скорочення і розслаблення м’язів [1,2]. Є одним з найбільш поширених екстрапірамідних розладів. Досить часто тремор носить сімейний характер, в деяких випадках він буває недоброякісним і має дуже тяжкий перебіг. Залежно від особливостей прояву виділяють такі основні форми тремору [3,4]. Статичний тремор (тремор спокою): присутній і найбільш виражений в спочиваючої ненапруженою м’язі. Динамічний тремор (акційний): з’являється або посилюється при активних рухах в м’язі: постуральний — з’являється або посилюється при підтримці будь-якої пози (наприклад, утримування випрямлених рук перед собою); тремор скорочення — з’являється або посилюється при підтримці скорочення м’яза (наприклад, тривале стискання кулака); [3,6,8]. Тремор спокою зазвичай має частоту 3,5-6 Гц. Низькочастотний (частіше всього 4-5 Гц) тремор спокою відноситься до типових проявів хвороби Паркінсона, а також багатьох інших захворювань нервової системи, що супроводжуються синдромом паркінсонізму, тому його часто називають паркінсонічним тремтінням. Вторинний (симптоматичний) паркінсонізм (судинний, постенцефалітіческій, лікарський, токсичний, посттравматичний і т. д.) також, як правило, проявляється тремтінням (хоча воно менш характерно для судинних форм паркінсонізму), яка має такі ж характеристики, як і при хворобі Паркінсона (низькочастотний тремор спокою з характерним розподілом, перебігом і тенденцією до генералізації). [2,8.]. Постуральний тремор з’являється в кінцівки при її утриманні в будь-якій позі. Це тремтіння має частоту 6-12 Гц. До постуральному тремору відносять фізіологічний тремор (асимптомное тремтіння), посилений (акцентуйований) фізіологічний тремор, виникає при емоційних стресах або при інших «гіперадренергічних» станах (тиреотоксикоз, феохромоцитома, введення кофеїну, норадреналіну та інших препаратів), есенціальний тремор, а також тремор при деяких органічних захворюваннях головного мозку (важкі ураження мозочка, хвороба Вільсона-Коновалова, нейросифіліс). Наступний частий варіант тремору — так званий есенціальний, або сімейний тремор, який зазвичай буває більш повільним, ніж підсилений фізіологічний тремор. Есенціальний тремор може залучати кінцівки, а також голову, язик, губи, голосові зв’язки. Тремор посилюється при стресі і в тяжких випадках може призводити до інвалідизації хворого. Хворі з цим варіантом тремору часто мають близьких родичів, що страждають тим же захворюванням.Метою нашого дослідження стало вивчення нейрофізіологічних характеристик тремору і можливості їх використання з диференційною метою. При проведенні поверхневої електроміографії (ЕМГ) завдяки поверхневим електродам, у досліджуваної групи хворих з різними ознаками тремору на фоні паркінсонізму (числом 23 особи) виявлені неритмічні потенціали фасцикуляцій, що дозволило віднести їх до ІІ типу по класифікації Ю.С. Юсевич (денерваційний тип ІІ). Крива була з дещо з більш урідженими та сповільненими феноменами кривих у порівнянні з контрольною групою. У контрольної групи реєструвалася інтерференційна крива І типу, за тією ж класифікацією, з частотою 389,5±50,6 мкВ в мязах на рівні передніх кінцівок і 470,5±44,3 мкВ — нижніх кінцівок. (Див. рисунок 1- дані програмного
забезпечення). 1. Поверхностная ЭМГ. Спонтанная активность. 1к: пр., Abductor hallucis, Tibialis, l4 L5 S1 Матеріали та методи дослідження. Дослідження проводилося за допомогою поверхневої електроміографії (ЕМГ) та електронейроміографії (ЕНМГ) (методика Ніколаєва С.Г., фірми Нейро-МВП, комп’ютерний нейросенсоміограф, програмне забезпечення фірми Нейрософт, за методикою Ніколаєва С.Г., 2003 р.).[9]. Електронейроміографічне дослідження включало запис ЕМГ з допомогою поверхневих електродів в стані спокою і максимального мязевого напруження з аналізом амплітудно-частотних характеристик кривих з m. thenar і m. peroneus longu s. При проведенні стимуляційній електронейроміографії (ЕНМГ) визначали амплітуду, латентність, тривалість М- і Н-відповідень, ШПІ по руховим волокнам волокнам n. medianus і n. peroneus.
Результати досліджень. Регістарція мязевої активності в стані спокою не виявила суттєвих різниць у амплітудних характеристиках у порівнянні з контрольною групою, але чітко спостерігалося урідження (зменшення частоти) інтеренференційної кривої при проведення поверхневої електроміографії (ЕМГ). (Комп’ютерний нейросенсоміограф, з програмним забезпеченням фірми Нейро-Софт, стандартна стимуляційна ЕНМГ і поверхнева ЕМГ за методикою Ніколаева С.Г. 2003). Проведення спектрально-частотного аналізу по методу Берг – Фурьє ми виявили зміщення частотного спектра кривих вліво з переважанням частот в діапазоні від 40 до 70 Гц (в нормі контрольної групи – 80-120 Гц), що підтверджує візуально урідження кривих при проведенні поверхневої електроміографії (ЕМГ). Такі зміни структури інтерференційної кривої, у даної категорії хворих, очевидно обумовлені зменшенням кількості функціонуючих рухових одиниць на сегментарному рівні і синфазної роботи збережених рухових одиниць, при появі тремору. Зміни показників електронейроміографії мають однонаправлений характер. Відмічалося достовірне зменшення швидкості проведення імпульсу при проведенні проби (ШПІм – швидкість проведення по моторній порції нерва) по руховим волокнам на рівні верхніх кінцівок n. medianus і на рівні нижніх кінцівок n. Peroneus складала 69,3±2,7 м/с (p<0,05), по n. peroneus — 71,5±2,4 м/с (p<0,05), в контролі — 50,04±2,4 и 55,01±2,15 м/с. Зростання швидкості проведення імпульсу (ШПІ) по периферичним нервам, вірогідно пояснюється розгальмуванням сегментарно-периферичного апарату в зв’язку зі зменшенням гальмівних сегментарних впливів по нисхідним ретикулоспінальним і кортико-спінальним трактам. Зміни функціонального стану пула спінальних мотонейронів відбувається внаслідок зменшення центральних гальмівних механізмів пояснюється також зниження порогу викликання рефлексу Гоффмана(Н-рефлекс), збільшення амплітуди Н-рефлексу. При проведенні фонової електроміографії у хворих з тремором в мязах кисті і гомілки регіструвався ІІІ тип кривої ЕМГ з ритмічними залпами осциляцій частотою 6-7 Гц і амплітудою 2297±253 мкВ. Аналіз амплітудних параметрів кривої максимального м’язового напруження виявило асиметрію показників з збільшенням амплітуди на стороні рухових порушень з наступним її зниженням по ходу прогресування хвороби. Дослідження Н-рефлеку в ікроножних м’язах виявило асиметрію амплітуд Н-відповіді зі збільшенням амплітуди на стороні переважно рухових розладів, що привело до підвищення амплітуди на стороні переважно рухових порушень, що привело до підвищення величини співвідношення амплітуд Н- і М- вдповідей у відсотках (максимальна амплітуда Н-відповіді — максимальна амплітуда М-відповіді Х 100%) на тій же стороні. На стороні переважно рухових порушень співвідношення Н\М складало 25,1±2,4%, на протилежній 15,1±2,7%. Аналіз нейроміографічних показників у хворих з різними формами тремора, наприклад при перевазі ригідної форми не виявлено суттєвих змін. Підвищення амплітуди М- і Н- відповідей, пояснюється зменшенням нисхідних гальмівних впливів нігростіарного тракту на інтернейрони тонічного рефлексу розтягення і підвищенням збудливості спінальних мотонейронів. Розгальмування сегментарно-периферичного апарату приводить до зниження порогу збудження найбільш швидко провідникових шляхів, що обумовлює згодом підвищення швидкості проведення імпульсу по руховим (моторним волокнам) периферичних нервів на стороні переважних рухових порушень.
Висновок: 1.Застосування електроміографії (ЕМГ) та ЕНМГ електронейроміографії допомагає уточнити особливості перебудови сегментарно-периферичного апарату на фоні дисбалансу гальмівних та активуючих впливів, характерних для тремору, що визначає передумови для використання цих методів з метою динамічного спостереження і можливо в майбутньому для оцінки лікувальної тактики різних стратегічних аспектів. 2. Застосування поверхневої електроміографії (ЕМГ) і стимуляційної електронейроміографії (ЕНМГ) допомагає уточнити особливості перебудови сегментарно-периферичного апарату на фоні дисбалансу гальмівних та активуючих впливів, характерних для тремору, що визначає передумови для використання цих методів з метою динамічного спостереження і можливо в майбутньому для оцінки лікувальної тактики різних стратегічних аспектів при діагностиці есенціального тремору від інших видів тремору, що стає визначальним для лікувальної тактики.